脑凸面蛛网膜下腔出血合并脑梗死两例报道并文献复习
徐秀红,李波,徐玉,陈立平,刘久志,朱艳霞
脑凸面蛛网膜下腔出血(convexal subarachnoid hemorrhage,cSAH)是蛛网膜下腔出血(subarachnoid hemorrhage,SAH)的一种罕见类型,指非创伤性、非动脉瘤性SAH,出血仅限大脑皮质的一个或几个沟回内,不累及脑实质、纵裂、基底池或脑室等部位[1]。合并脑梗死的cSAH患者病情复杂且临床少见,本文总结了2例cSAH合并脑梗死患者的临床资料,并结合文献分析该病临床特征,以指导临床诊治。
病例1,男性,58岁,急性起病,主因“言语不清、左侧肢体无力9 h”于2022-01-27入住石家庄市人民医院。患者于入院前9 h无明显诱因出现言语不清,左侧肢体无力,左侧上肢不能抬举、左手不能抓握,左侧下肢不能抬举,左侧口角流涎,即就诊于当地医院,颅脑CT检查未见明显异常,给予阿替普酶标准剂量溶栓及丁苯酞、血栓通等药物治疗,患者言语不清及左侧肢体无力症状明显缓解,可在搀扶下行走;
约3.5 h前患者出现呃逆、言语不清再加重、呼之无应答,约半小时后缓解;
复查颅脑CT显示:双侧基底核区及右侧丘脑、顶深部、小脑多发脑软化灶,SAH,请结合临床(未见胶片)。为进一步诊治来石家庄市人民医院门诊,新型冠状病毒核酸检测结果阴性,以“脑血管病”收住院。既往史:高血压病史2年,最高血压150/90 mm Hg(1 mm Hg=0.133 kPa),口服盐酸贝那普利片10 mg/次、1次/d,血压控制可;
脑梗死病史2年,经治疗无后遗症。无药物及食物过敏史;
吸烟、饮酒史40余年,现吸烟2包/d、饮酒4两/d。住院查体:体温36.4 ℃,脉搏80次/min,呼吸频率16次/min,血压152/95 mm Hg;
左侧鼻唇沟浅、示齿口角右偏,左侧上肢肌力4级,左侧上肢指鼻试验欠稳准,双侧Babinski征(+)、Chaddock征(+),余神经系统查体未见明显异常。入院后初步诊断:(1)脑梗死;
(2)cSAH;
(3)高血压1级(极高危)。辅助检查:血同型半胱氨酸95.20 μmol/L,血常规、甲状腺功能、凝血功能、D-二聚体、C反应蛋白、类风湿因子、抗链球菌溶血素“O”抗体、免疫球蛋白、补体、尿常规、便常规检查等均正常。颅脑CT检查显示:右侧额部脑沟内可见条状异常信号影、部分脑沟可见高密度铸型,考虑为SAH;
双侧基底核区、右侧丘脑、右侧放射冠腔隙性梗死及软化灶,见图1。颅脑MRI+DWI+MRA检查显示:双侧额部脑沟内可见条状异常信号影,液体衰减反转恢复(fluid attenuated inversion recovery,FLAIR)序列及T2WI呈高信号,考虑双侧额部SAH;
弥散加权成像(diffusion weighted imaging,DWI)序列可见右侧枕叶小片状异常高信号影,表观弥散系数(apparent dispersion coefficient,ADC)序列呈低信号,FLAIR序列呈高信号,边界不清,考虑右侧枕叶亚急性脑梗死;
MRA检查显示右侧大脑中动脉M2段管腔变细,信号减低,左侧大脑中动脉M1段管腔明显变细,右侧大脑后动脉P3段狭窄,见图2。给予补液支持治疗,丁苯酞氯化钠注射液保护神经、银杏二萜内酯葡胺注射液活血化瘀、依达拉奉右莰醇注射用浓溶液抗炎抗自由基、法莫替丁注射液抑酸护胃、阿托伐他汀钙片及普罗布考抗动脉硬化、盐酸贝那普利片降压,同时给予叶酸片、甲钴胺片、维生素B6片,患者住院1周,复查颅脑CT显示:右侧额部脑沟内条状异常信号影消失,出血吸收,见图3。患者病情稳定出院,随访言语不清、肢体无力等症状未复发。

图1 病例1入院时颅脑CT检查结果Figure 1 The results of brain CT scan on admission in case 1

图2 病例1入院时颅脑MRI+DWI+MRA检查结果Figure 2 The results of brain MRI+DWI+MRA scan on admission in case 1

图3 病例1出院时颅脑CT检查结果Figure 3 The results of brain CT scan after discharge in case 1
病例2,女性,77岁,主因“头痛3 d”于2022-02-02入住石家庄市人民医院。患者入院前3 d无明显诱因出现头痛,双侧颞部跳痛,症状持续5~6 h,伴头晕、黑蒙1 min缓解,恶心,非喷射性呕吐胃内容物,未予以重视及诊治,半天前因头痛症状持续无缓解,就诊于当地县医院,收缩压200 mm Hg,给予尼群地平片含服、盐酸甲氧氯普胺肌肉注射,颅脑CT检查提示可疑出血(未见胶片及报告),建议转上级医院进一步检查,遂就诊于石家庄市人民医院门诊。颅脑CT检查显示:右侧顶叶条形高密度影,局部脑沟肿胀,考虑为SAH,见图4;
新型冠状病毒核酸检测结果阴性,以“头痛待查”收住院。既往史:冠心病心律失常病史10余年,口服心宝丸6丸/次、3次/d,宁心宝胶囊2粒/次、3次/d,病情稳定;
高血压病史8年,现口服苯磺酸氨氯地平片5 mg/次、1次/d,未规律监测血压。无药物及食物过敏史。住院查体:体温36.6 ℃,脉搏46次/min,呼吸频率18次/min,血压130/56 mm Hg,神清语利,四肢肌力、肌张力正常,肢体感觉正常,双侧下肢病理征未引出。入院后初步诊断:(1)cSAH;
(2)高血压3级(极高危);
(3)冠心病心律失常。辅助检查:总蛋白60.5 g/L、白蛋白37.3 g/L、肌酸激酶36 U/L,血常规、甲状腺功能、凝血功能、D-二聚体、C反应蛋白、类风湿因子、抗链球菌溶血素“O”抗体、免疫球蛋白、补体、红细胞沉降率、尿常规、便常规检查等均正常。胸部CT检查显示:双肺慢性支气管炎。心电图检查(2022-02-02)显示:窦性心动过缓(心率46次/min),Ⅰ度房室传导阻滞,ST段压低。心电图检查(2022-02-09)显示:心房颤动,心率68次/min。心电图检查(2022-02-11)显示:窦性心动过缓(心率50次/min),Ⅰ度房室传导阻滞,ST段改变。心脏彩超检查显示:双侧心房增大、左心房为著,二尖瓣轻-中度狭窄并轻度反流,主动脉瓣钙化伴轻度反流,三尖瓣中度反流,升主动脉硬化,主肺动脉增宽,左心室舒张功能降低。颅脑MRI+DWI+MRA检查显示:右侧额、顶、枕部部分脑沟可见条状异常信号,FLAIR序列呈高信号,磁敏感加权成像(susceptibility weighted imaging,SWI)呈等、低信号,T1WI呈稍高信号,考虑为SAH;
DWI序列显示右侧枕叶可见片状异常高信号影,ADC呈低信号,考虑为脑梗死;
MRA检查显示右侧颈内动脉起始部管腔明显变细,信号减低,右侧颈内动脉管腔纤细,信号减低,右侧大脑中动脉管腔变细,分支稀疏,见图5。颈部血管彩超(颈动脉+椎动脉)检查显示:双侧颈动脉硬化伴斑块形成,右侧颈内动脉狭窄度>90%,双侧椎动脉颅外段未见明显异常,双侧颈静脉未见明显异常,见图6。双下肢血管彩超检查显示:双下肢动脉硬化伴斑块形成,左侧胫前动脉重度狭窄,双下肢静脉结构及血流未见明显异常,见图7。经颅多普勒+椎动脉彩超检查显示:符合脑动脉硬化频谱改变,左侧大脑后-基底血流速度增快,右侧大脑中动脉血流速度减慢。动态心电图检查显示:窦性心动过缓(Q-T间期正常),Ⅰ度房室传导阻滞,长R-R间期1次,最长为2.19 s;
偶发房性期前收缩、可见房性期前收缩未下传、成对房性期前收缩、短阵房性心动过速,偶发室性期前收缩,监测期间未见缺血型ST段压低改变;
监测期间心率变异性正常。动态血压:24 h平均血压146/70 mm Hg。根据患者实验室检查结果,补充诊断:(1)低蛋白血症;
(2)下肢动脉硬化;
(3)颈动脉硬化;
(4)颈内动脉狭窄;
(5)大脑后动脉狭窄(左);
(6)脑梗死(右枕叶);
(7)慢性支气管炎;
(8)窦性心动过缓;
(9)Ⅰ度房室传导阻滞;
(10)阵发性心房颤动。给予补液支持治疗,心宝丸、宁心宝胶囊抗冠心病心律失常治疗,尼莫地平片缓解血管痉挛,洛芬待因片对症头痛治疗,法莫替丁抑酸护胃、预防应激性溃疡。患者住院2周,头痛症状消失,复查颅脑CT显示:脑沟内高密度影较前(2022-02-08)略减少,提示出血较前吸收,见图8。患者病情好转出院,随访患者无头痛症状再发作。

图4 病例2入院时颅脑CT检查结果Figure 4 The results of brain CT scan on admission in case 2
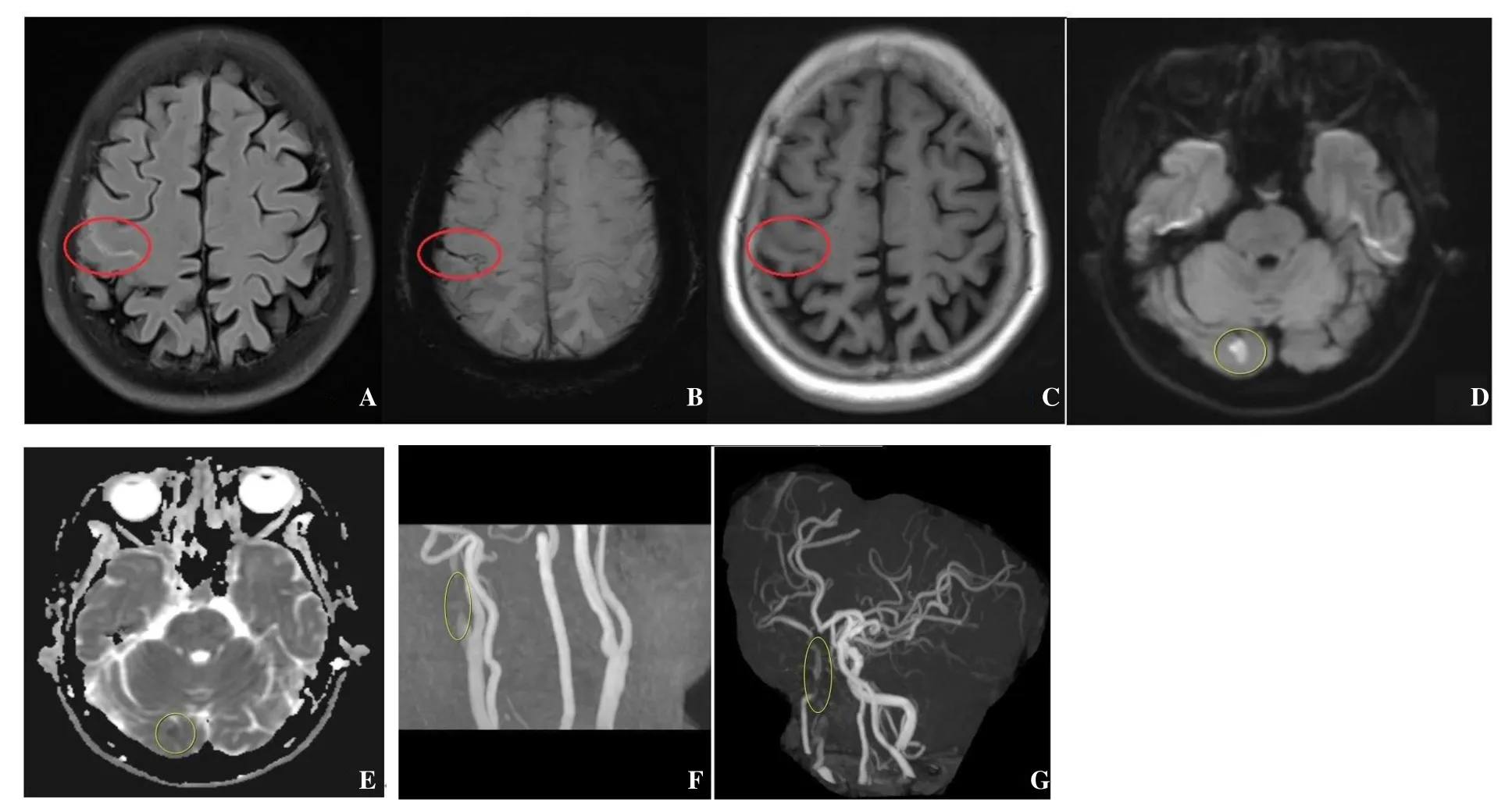
图5 病例2入院时颅脑MRI+DWI+MRA检查结果Figure 5 The results of brain MRI+DWI+MRA scan on admission in case 2

图6 病例2颈部血管彩超检查结果Figure 6 The ultrasound results of cervical vessels in case 2

图7 病例2双下肢血管彩超检查结果Figure 7 The ultrasound results of vessels in both lower extremities in case 2

图8 病例2出院时颅脑CT复查结果Figure 8 The results of brain CT scan after discharge in case 2
cSAH是以影像学特点命名的一组罕见神经系统疾病,临床表现多样且缺乏特异性,易被误诊、漏诊。流行病学调查研究显示,cSAH占自发性SAH的7.5%~19.9%,cSAH年发病率为0.14%[1],各年龄段均可发病,以30~70岁年龄段多见[2-4]。
2.1 病因、发病机制 cSAH的病因多样,发病机制尚不清楚。cSAH常见的血管性病因(约占75%)主要包括脑淀粉样血管变性(cerebral amyloid angiopathy,CAA)、可逆性脑血管收缩综合征(reversible cerebral vasoconstriction syndrome,RCVS)、颅内静脉血栓形成、颅内动脉狭窄或闭塞、烟雾病、原发性中枢神经系统血管炎、血管畸形等,非血管性病因(约占25%)主要包括脑部肿瘤、毒物及药物滥用等[3]。不同年龄段患者病因不同,其中≥60岁患者的主要病因为CAA,而<60岁患者以RCVS为主要病因[5]。
cSAH合并脑梗死在临床上罕见,可能病因包括颈内动脉狭窄或闭塞、动脉夹层、RCVS、CAA及心源性栓塞[6]。NAKAJIMA等[4]发现,50%以上的cSAH患者存在脑血管闭塞。国内研究提示,颅内动脉狭窄或闭塞为cSAH的常见病因,以颈内动脉粥样硬化性狭窄常见,且与脑血管病危险因素密切相关[3],其发病机制为:(1)血管狭窄或闭塞时软脑膜动脉代偿性扩张,在血流量增大或血压升高时,小的代偿血管因管壁薄弱而破裂出血或血管通透性增高而出血[7];
(2)大血管狭窄或闭塞导致远端血管慢性低灌注,引发动脉远端缺血缺氧,滋生小的侧支血管,而新生血管易破裂出血,因此cSAH多见于脑叶皮质及中央沟附近[8]。cSAH合并脑梗死的出血灶可位于脑梗死部位的同侧或对侧,原因多为大动脉粥样硬化性血管狭窄或闭塞[9]。本研究报道的2例cSAH合并脑梗死患者均存在高血压、心房颤动等脑血管病危险因素,且明确存在颈内动脉粥样硬化狭窄及狭窄动脉远端脑组织低灌注缺血状态。病例1为急性脑梗死静脉溶栓后SAH,阿替普酶静脉溶栓出血性并发症主要表现为脑实质血肿,其发生风险为6.4%~20.0%,并发SAH者少见,阿替普酶静脉溶栓+桥接治疗SAH发生率仅为2.8%,可能与静脉溶栓用药时间延迟或剂量较大有关,阿替普酶可能模拟血管活性药物作用,使血-脑脊液屏障进一步被破坏[10]。病例2有高血压、心房颤动等脑血管病危险因素。研究表明,使用阿哌沙班或华法林抗凝的心房颤动患者SAH发生率约为4.6/10 000,除与抗凝治疗有关外,高血压、潜在的血管畸形及动脉瘤、免疫性血管炎性病变也是SAH的危险因素[11]。此外,亦有报道显示,心房颤动患者导管消融术后发生SAH,这非常罕见,其除常规病因外的特殊机制仍有待研究[12]。病例2住院时主诉无明确心房颤动病史,住院过程中发生心房颤动,后自行恢复窦性心律。有研究报道,4%的SAH患者并发严重心律失常,以心房颤动和心房扑动最常见,并且与住院时间延长、不良预后(包括死亡)有关[13]。
2.2 临床表现 cSAH的临床表现复杂多样,缺乏特异性。厉海娜等[2]对237例cSAH患者的临床表现进行分析发现,短暂性神经功能缺损患者占47.68%,不同程度头痛患者占47.26%,持续性神经功能缺损患者占35.02%,癫痫发作患者占18.56%。不同年龄段cSAH患者临床表现各有不同,中青年cSAH患者一般以剧烈头痛为首发表现,老年患者无或仅有轻微头痛,多以局灶性神经系统症状的短暂发作为首发临床表现,无明显性别差异[5]。
CAA相关cSAH患者还可表现为慢性进行性认知障碍和短暂性局灶性神经系统症状(transient focal neurological episodes,TFNE),具有反复发作、刻板、暂时(一般不超过30 min)等特点,典型的TFNE表现为手指、手掌、手臂、脚趾、腿部的刺痛或麻木,由肢体远端向近端或面部蔓延,其影像学检查可发现cSAH[14]。
cSAH合并急性脑梗死的常见临床表现为持续性、局灶性神经系统功能缺损症状和体征,包括意识障碍、头痛、肢体运动及感觉障碍、失语、类似短暂性脑缺血发作、癫痫发作等[15]。本研究中病例1以肢体无力、言语不清为首发症状,且症状持续存在。病例2以头痛为主要症状,呈非剧烈性头痛,可能机制为出血引起大脑皮质去极化和皮质扩散性抑制,也可能与血管痉挛和缺血有关。
2.3 辅助检查 颅脑CT或MRI检查的典型影像学表现是确诊cSAH的关键依据。颅脑CT或MRI检查可显示cSAH患者出血局限于一个或几个大脑凸面皮质脑沟内。发病早期,颅脑CT检查可见出血高密度影多位于中央沟或其附近,主要累及顶叶和额叶,出血量较多时可见脑沟铸型[16]。cSAH发病48 h后,颅脑CT检查的灵敏度下降,另外,出血量较少时,颅脑CT检查可能无法确定,而颅脑MRI检查有助于确诊[17]。cSAH发病24 h内在T1WI上呈现比脑脊液稍高的信号,T2WI上呈现比脑脊液稍低的信号;
亚急性期出现局灶性短T1信号;
慢性期T2WI上出现含铁血黄素沉积性低信号,具有特征性。T2序列对血红蛋白分解产物的磁敏感性较强,因此FLAIR序列、梯度回波(gradient recalled echo,GRE)T2*以及SWI对cSAH的检出有一定优势。cSAH在FLAIR序列上表现为沿脑沟走行的局灶线状或条状高信号影,并可显示cSAH伴发的皮质下或深部白质的缺血灶;
GRE-T2*表现为脑沟出血性异常低信号,还可显示既往脑实质内出血、皮质表面含铁血黄素沉积以及微出血灶。SWI对脱氧血红蛋白、含铁血黄素等顺磁性物质和静脉血高度敏感,在检出微出血和皮质含铁血黄素沉积方面效果优于GRE-T2*,可表现为沿脑沟走形的等或低信号。BEITZKE等[18]发现,约50%的CAA相关cSAH患者出现DWI阳性病灶,病灶大多较小,位于皮质下,常重复出现。本研究中2例患者颅脑CT检查均显示脑沟内高密度影,病例1出血量较多,颅脑CT检查出现脑沟铸型;
颅脑MRI+DWI+MRA检查显示,脑沟内条状异常信号影,T2WI及FLAIR序列呈高信号,T1WI呈低信号,SWI呈等或低信号,提示出血性病变;
DWI序列呈异常高信号影,T1WI及ADC呈低信号,T2WI呈高信号,FLAIR序列呈高信号,边界不清,提示脑梗死病变。
为明确cSAH病因,应进行颅脑CT或CTA、MRA检查,如检查结果阴性,必要时进一步行数字减影血管造影(digital substraction angiography,DSA),其在检查血管畸形方面效果优于CTA或MRA检查。三维旋转DSA在检测出血来源方面具有优势,可作为cSAH急性期后首选的影像学检查。
其他检查包括脑脊液、血液检查。脑脊液检查对cSAH病因诊断具有提示意义,如脑脊液呈现细胞数量增多、蛋白水平升高、免疫球蛋白G增高的炎性改变,提示cSAH病因可能为血管炎。血液检查可能发现炎症、感染、凝血功能异常等病因线索。另外,组织病理学检查是cSAH病因分析的少用检查方法。
2.4 诊断 由于cSAH症状多样且缺乏特异性,cSAH确诊主要依据影像学检查,必要时需参考脑脊液及血液检查结果,甚至进行组织病理学检查。由于cSAH的临床表现、治疗及预后均与病因密切相关,因此病因诊断对于该病具有重要意义。(1)CAA相关cSAH:发病年龄≥60岁,具有短暂性局灶性神经系统症状发作、皮质表面铁质沉着症和再出血三大典型临床表现,多发生于一侧大脑额部和顶部皮质,常局限于脑沟内,中央沟常受累。(2)颅内动脉狭窄或闭塞相关cSAH:主要与颈内动脉相关,常伴有脑梗死的临床表现,脑梗死病灶常位于出血灶同侧,颅脑动脉影像学检查可见明确动脉病变。颅内动脉夹层、烟雾病也是引起cSAH的少见病因。
2.5 治疗 cSAH的治疗可以分为病因治疗和对症治疗,以后者为主,如止痛、降压、抗癫痫治疗等。cSAH合并脑梗死患者的治疗原则尚未明确,有文献报道,cSAH伴大动脉粥样硬化性血管狭窄或闭塞性急性脑梗死患者接受抗血小板聚集治疗可能是安全有效的[19],可给予急性脑梗死患者抗氧自由基、改善脑循环、改善认知、脱水降颅内压、预防脑血管痉挛等综合治疗[20]。有学者报道,cSAH和大脑表面铁质沉积均提示症状性颅内出血的高危险性,应避免抗栓治疗[21]。对于颅内血管重度狭窄或闭塞的患者,可根据病情考虑行血管内支架植入术以达到血运重建的目的[22]。国内外目前没有统一的cSAH治疗方案,应在完善病因筛查的基础上,结合具体临床特点,给予相应的综合治疗。
2.6 预后 普遍观点认为,cSAH的预后比其他非动脉瘤性SAH更差,而影响cSAH预后的因素众多,其中潜在病因是主要因素。GRAFF-RADFORD等[23]发现,在可能的CAA相关cSAH患者中,约有43.4%的患者在5.5年内出现脑叶出血,CAA患者再发脑出血或cSAH的风险更高,预后相对较差。颅内动脉狭窄或闭塞相关cSAH复发率较低,预后相对较好,较少遗留局灶性神经功能缺损[24]。发病年龄也是影响预后的重要因素之一,而发病年龄又和潜在病因相关,如≥60岁的患者多为CAA相关cSAH。另外,早期诊断和正确治疗也与患者预后有关。
综上所述,对临床中以发作性或持续性神经系统功能症状为首发表现的患者,应警惕cSAH的可能,cSAH合并脑梗死临床罕见,临床表现多样且缺乏特异性,易被误诊、漏诊,故应尽早完善颅脑CT及MRI+DWI+MRA检查以明确诊断及病因,指导治疗。
作者贡献:徐秀红、李波进行文章的构思与设计,撰写与修订论文;
徐玉、陈立平、刘久志、朱艳霞进行资料收集、整理;
李波负责文章的质量控制及审校,并对文章整体负责、监督管理。
本文无利益冲突。
猜你喜欢 病因颅脑病例 捋捋新冠肺炎的中医病因基层中医药(2020年2期)2020-07-27“病例”和“病历”作文评点报·低幼版(2020年25期)2020-07-23视疲劳病因及中医治疗研究进展中医眼耳鼻喉杂志(2019年3期)2019-04-13也门霍乱疫情更新中国感染与化疗杂志(2018年3期)2018-01-20电视的病因小布老虎(2017年1期)2017-07-1867例颅脑疾病神经介入的诊断及治疗中国继续医学教育(2015年6期)2016-01-07老年重型颅脑损伤合并脑疝联合内外减压术治疗的效果观察中国继续医学教育(2015年5期)2016-01-07老年痴呆病中医病因病机及治疗中国中医药现代远程教育(2014年11期)2014-08-08妊娠期甲亢合并胎儿甲状腺肿大一例报告右江医学(2014年1期)2014-03-22Meckel憩室并存异位胰腺和胃黏膜并出血一例右江医学(2014年1期)2014-03-22栏目最新:
- 2024年度在理论学习中心组关于群众路线...2024-01-16
- 在退役军人事务工作领导小组会议上讲话...2024-01-15
- 中秋国庆队伍教育管理工作动员部署会议...2024-01-15
- 2024年度区委书记在文旅农康融合发展大...2024-01-14
- 医院纪检监察干部队伍教育整顿个人党性...2024-01-14
- 教师演讲稿:牢记育人使命,涵养高尚师德...2024-01-13
- 2024年组织部长在市委理论学习中心组专...2024-01-13
- 2024年区人民法院案件质量评查办法(2篇...2024-01-13
- 2024年区长在指导某街道干部作风建设动...2024-01-11
- 在公司成立周年大会上讲话(3篇)(完整...2024-01-10
相关文章:
